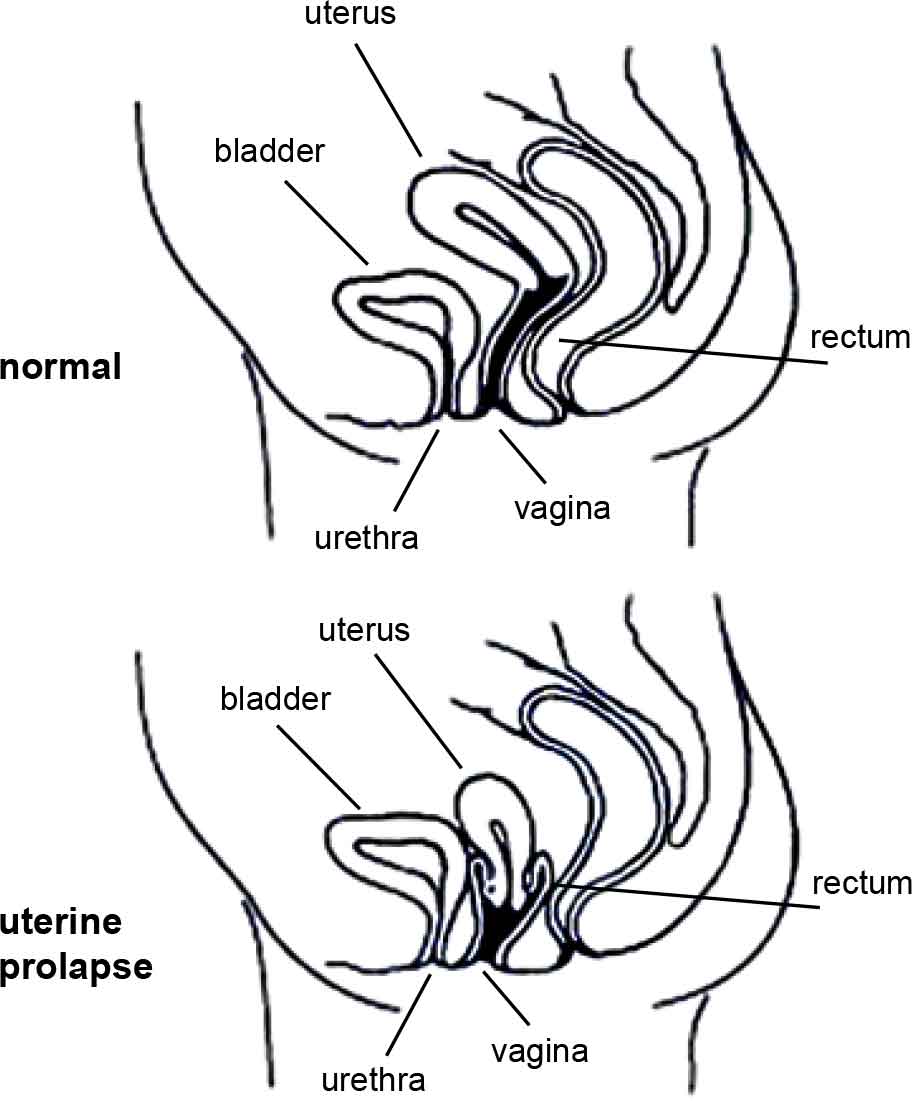
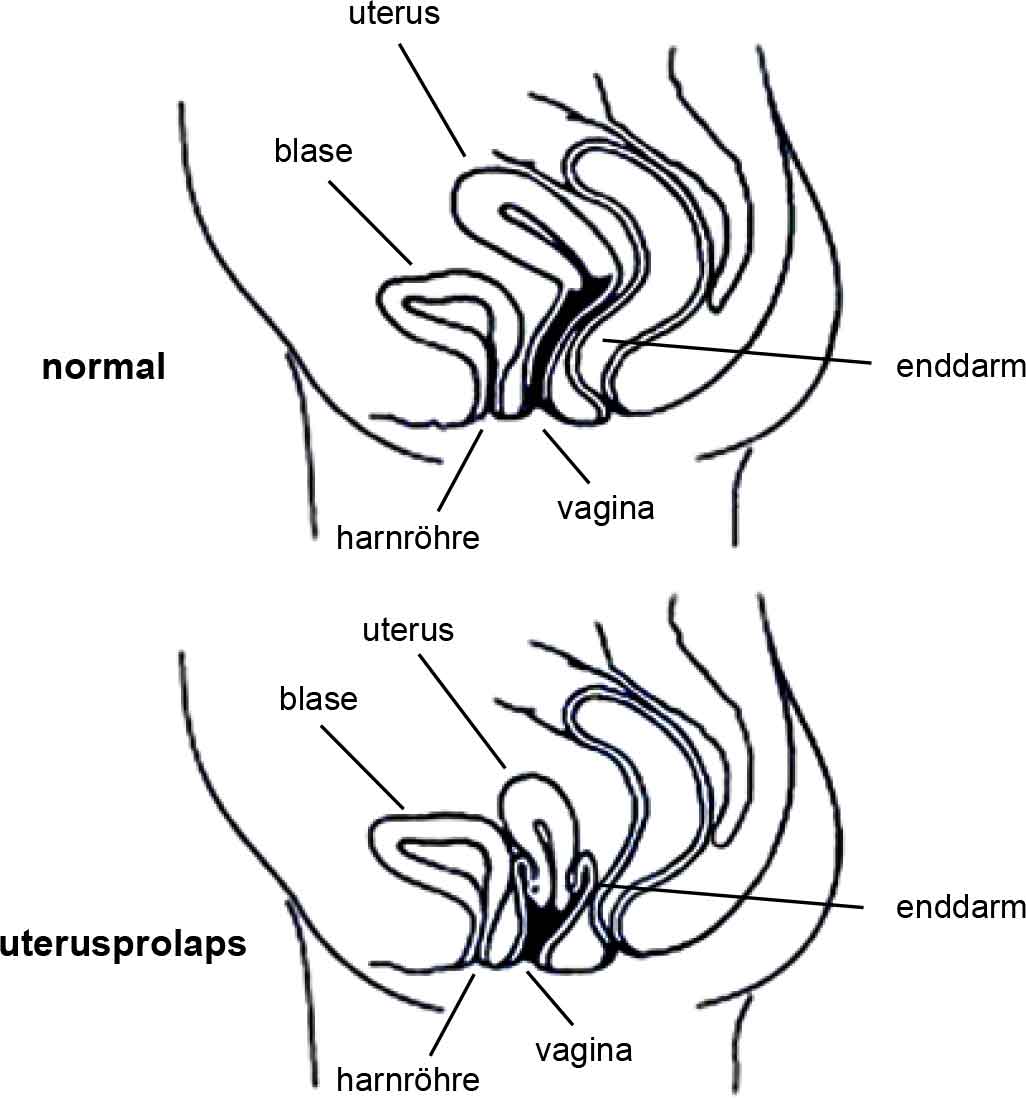
What is a vaginal (or pelvic organ) prolapse?Your pelvic organs include your bladder, uterus (womb) and rectum (back passage). These organs are held in place by tissues called “fascia” and “ligaments”. These tissues help to join your pelvic organs to the bony side walls of the pelvis and hold them inside your pelvis. Your pelvic floor muscles also hold up your pelvic organs from below. If the fascia and ligaments are torn or stretched for any reason, and if your pelvic floor muscles are weak, then your pelvic organs (your bladder, uterus, or rectum) might not be held in their right place and they may bulge down into the vagina (birth canal). | Was Ist Ein Vaginaler Prolapsus (Auch Beckenorganvorfall Genannt)?Ihre Beckenorgane bestehen aus Blase, Uterus (Gebärmutter) und After (hinterem Ausgang). Diese Organe werden durch Gewebe namens „Bindegewebe“ und „Bänder“ am richtigen Platz gehalten. Diese Gewebe verbinden Ihre Beckenorgane mit den knochigen Seitenwänden des Beckens und halten sie innerhalb des Beckens am Platz. Ihre Beckenbodenmuskulatur stützt Ihre Beckenorgane außerdem von unten. Wenn die Bindegewebe und Bänder aus irgendeinem Grund gerissen oder ausgedehnt sind, und wenn Ihre Beckenbodenmuskulatur schwach ist, werden Ihre Beckenorgane (Blase, Uterus oder After) nicht mehr am richtigen Platz gehalten und können sich nach unten in die Vagina (den Geburtskanal) hineinwölben. |
What are the signs of prolapse?There are a few signs that you may have a prolapse. These signs depend on the type of prolapse and how much pelvic organ support has been lost. Early on, you may not know you have a prolapse, but your doctor or nurse might be able to see your prolapse when you have your routine Pap test. When a prolapse is further down, you may notice things such as:
These signs can be worse at the end of the day and may feel better after lying down. If the prolapse bulges right outside your body, you may feel sore and bleed as the prolapse rubs on your underwear.
| Was Sind Die Anzeichen Eines Prolapsus?Die auf einen möglichen Prolapsus (auch Prolaps oder Vorfall genannt) hinweisenden Anzeichen hängen von der Art des Prolapsus ab sowie davon, in welchem Umfang die Stützung der Beckenorgane verloren gegangen ist. Im Anfangsstadium ist es möglich, dass es Ihnen nicht bewusst ist, einen Prolapsus zu haben, aber Ihr Arzt oder Ihre Krankenschwester kann den Prolapsus feststellen, wenn Sie Ihren routinemäßigen PAP-Abstrich machen lassen. Wenn ein Prolapsus weiter unten vorliegt, kann es sein, dass Ihnen die folgenden Symptome auffallen:
Diese Anzeichen können sich gegen Ende des Tages verstärken, bzw. abschwächen nachdem Sie sich eine Zeitlang hingelegt haben. Wenn der Prolapsus sich ganz aus Ihrem Körper herauswölbt, kann es durch Reiben des Prolapsus an Ihrer Unterwäsche zu Schmerzen und Blutungen kommen.
|
What causes prolapse?The pelvic organs are held inside the pelvis by strong healthy fascia. They are held up from below by pelvic floor muscles that work like a firm muscle sling. If the support tissues (fascia and ligaments) that keep the bladder, uterus and bowel in place inside the pelvis are weak or damaged, or if the pelvic floor muscles are weak and saggy, then prolapse can happen. Childbirth is the main cause of prolapse. On the way down the vagina, the baby can stretch and tear the support tissues and the pelvic floor muscles. The more vaginal births you have, the more likely you are to have a prolapse. | Wodurch Wird Ein Prolapsus Verursacht?Die Beckenorgane werden durch starke, gesunde Bindegewebe innerhalb des Beckens am Platz gehalten. Von unten werden sie durch die Beckenbodenmuskulatur gestützt, die wie eine feste Muskelschlinge wirkt. Wenn das Stützgewebe (Bindegewebe und Bänder), welches die Blase, Uterus und After innerhalb des Beckens am Platz hält, schwach oder beschädigt ist, oder wenn die Beckenbodenmuskulatur schwach und durchhängend ist, kann es zu einem Prolapsus kommen. Geburten sind der Hauptgrund für einen Prolapsus. Auf dem Weg nach unten durch die Vagina kann das Baby die Stützgewebe und die Beckenbodenmuskulatur ausdehnen und zerreißen. Je mehr vaginale Geburten Sie hatten, umso wahrscheinlicher ist ein Prolapsus. |
 |  |
Other things that press down on the pelvic organs and the pelvic floor muscles that can lead to prolapse, are:
| Andere Faktoren, die Druck auf die Beckenorgane und die Beckenbodenmuskulatur ausüben und zu einem Prolapsus führen können, sind:
|
Types of prolapsePelvic organs may bulge through the front wall of the vagina (called a cystocele [sist-o-seal]), through the back vaginal wall (called a rectocele [rec-to-seal] or an enterocele (enter-o-seal]) or the uterus may drop down into your vagina (uterine prolapse). More than one organ may bulge into the vagina. | Arten Von ProlapsusBeckenorgane können sich an der vorderen Wand der Vagina (Zystozele), an der hinteren Wand der Vagina (Rektozele) oder an der Oberseite der Vagina (Enterozele) herauswölben, oder der Uterus kann nach unten in die Vagina durchhängen (Uterusprolaps). Mehr als ein Organ kann sich in die Vagina hineinwölben. |
Who is likely to have a prolapse?Prolapse tends to run in families. It is more likely after menopause or if you are overweight. But it can happen in young women right after having a baby.
| Wer Hat Eine Höhere Wahrscheinlichkeit, Einen Prolapsus Zu Bekommen?Die Neigung zu einem Prolapsus kann erblich bedingt sein. Die Wahrscheinlich ist höher nach den Wechseljahren oder bei Übergewicht. Es kann aber auch junge Frauen nach der Geburt eines Kindes betreffen.
|
What can be done to help prevent prolapse?It is much better to prevent prolapse than try to fix it! If any women in your close family have had a prolapse, you are more at risk and you need to try very hard to follow the advice given here. As prolapse is due to weak pelvic tissues and pelvic floor muscles, you need to keep your pelvic floor muscles strong no matter what your age. Pelvic floor muscles can be made stronger with proper training (See the brochure “Pelvic Floor Muscle Training for Women”). It is important to have your pelvic floor muscle training checked by an expert such as a pelvic floor physiotherapist or a continence nurse advisor. If you have been told you have a prolapse, these experts are the best people to help plan a pelvic floor muscle training program to suit your needs. | Was Kann Getan Werden, Um Einen Prolapsus Zu Verhindern?Es ist besser, einen Prolapsus zu verhindern, als einen zu beheben. Wenn mit Ihnen nah verwandte Frauen bereits einen Prolapsus gehabt haben, erhöht dies Ihr eigenes Risiko und Sie müssen sich bemühen, die hier gegebenen Ratschläge zu befolgen. Da ein Prolapsus durch schwaches Beckengewebe und schwache Beckenbodenmuskulatur verursacht wird, müssen Sie unabhängig von Ihrem Alter Ihre Beckenbodenmuskulatur stark erhalten. Die Beckenbodenmuskulatur kann durch geeignetes Training gestärkt werden (siehe die Broschüre „Übungen für die weibliche Beckenbodenmuskulatur”). Es ist wichtig, dass das Training für Ihre Beckenbodenmuskulatur durch einen Experten, zum Beispiel einen Beckenboden-Physiotherapeuten oder einen Kontinenzpfleger, überwacht wird. Wenn Ihnen gesagt worden ist, dass Sie einen Prolapsus haben, sind diese Experten am besten dazu geeignet, ein Trainingsprogramm für Ihre Beckenbodenmuskulatur zu entwerfen, das auf Ihre Bedürfnisse zugeschnitten ist. |
What can be done to treat prolapse once it has happened?Prolapse can be dealt with simply or with surgery—it depends on the level of prolapse. The simple approach Prolapse can often be treated without surgery, chiefly in the early stages, and when the prolapse is mild. The simple approach can mean:
The surgery approach Surgery can be done to repair the torn or stretched fascia and ligaments. Surgery can be done through the vagina or the tummy. Sometimes special mesh is placed into the front or the back vaginal wall to strengthen it where it is weak or torn. As the body heals, the mesh helps form stronger tissues to give more support where it is needed. After surgery To prevent the prolapse coming back again, you should make sure you:
The diagrams have been reprinted with kind permission from Women’s Health Queensland Wide’s Genital Prolapse factsheet. www.womhealth.org.au | Was Kann Getan Werden, Um Einen Bereits Bestehenden Prolapsus Zu Behandeln?Ein Prolapsus kann aufeinfacheWeise oder durch einen operativen Eingriff behandelt werden – dies kommt auf die Schwere des Prolapsus an Die einfache Methode Ein Prolapsus kann oft ohne Operation behoben werden, besonders in den Anfangsstadien und wenn der Prolapsus nur in milder Form auftritt. Die einfache Methode kann bedeuten:
Die operative Methode Die gerissenen oder ausgedehnten Bindegewebe und Bänder können operativ wiederhergestellt werden. Die Operation kann durch die Vagina oder durch die Bauchdecke durchgeführt werden. Manchmal wird ein Spezialmaschengewebe in die vordere oder hintere Vaginawand platziert, um diese an den Schwachstellen zu verstärken. Wenn der Körper heilt, trägt das Maschengewebe dazu bei, dass sich stärkeres Gewebe an den Stellen bildet, die am meisten Unterstützung brauchen. Nach der Operation Um ein erneutes Vorkommen eines Prolapsus zu verhindern, sollten Sie dafür sorgen, dass Sie:
Die Diagramme wurden mit freundlicher Genehmigung aus dem Merkblatt über Genitalprolapsus des Women’s Health Queensland Wide abgedruckt. www.womhealth.org.au |
Seek helpQualified nurses are available if you call the National Continence Helpline on 1800 33 00 66* (Monday to Friday, between 8.00am to 8.00pm Australian Eastern Standard Time) for free:
If you have difficulty speaking or understanding English you can access the Helpline through the free Telephone Interpreter Service on 13 14 50. The phone will be answered in English, so please name the language you speak and wait on the phone. You will be connected to an interpreter who speaks your language. Tell the interpreter you wish to call the National Continence Helpline on 1800 33 00 66. Wait on the phone to be connected and the interpreter will assist you to speak with a continence nurse advisor. All calls are confidential. * Calls from mobile telephones are charged at applicable rates. | Suchen Sie HilfeRufen Sie die qualifizierten Krankenpfleger der Nationalen Kontinenz-Telefonberatung unter 1800 33 00 66 an* (montags bis freitags von 8:00 bis 20:00 Uhr ostaustralische Küstenzeit) für kostenlose:
Wenn Ihnen das Sprechen oder Verständnis der englischen Sprache schwer fällt, können Sie die Telefonberatung über den kostenlosen Telefondolmetschdienst unter 13 14 50 anrufen. Das Telefon wird auf Englisch beantwortet, nennen Sie also bitte die Sprache, die Sie sprechen und bleiben Sie an der Leitung. Sie werden mit einem Dolmetscher, der Ihre Sprache spricht, verbunden. Sagen Sie dem Dolmetscher, dass Sie die Nationale Kontinenz-Telefonberatung unter 1800 33 00 66 anrufen möchten. Bleiben Sie an der Leitung, bis Sie verbunden sind. Der Dolmetscher hilft Ihnen dann, sich im Gespräch mit einem Kontinenzpfleger zu verständigen. Alle Anrufe werden vertraulich behandelt. * Anrufe von Mobiltelefonen werden nach den jeweils geltenden Tarifen berechnet. |
Prolapse in German
Prolapsus
Browse and download our factsheets in German
Last Updated: Wed 25, Feb 2026
Last Reviewed: Tue 17, Mar 2020

